亨特氏综合征是在主动脉瓣狭窄存在下由血管增生引起的胃肠道出血综合征。[1] [2]
它以爱德华·海德(Edward C. Heyde)博士的名字命名,他于1958年首次注意到该协会。[3] 它是由流经狭窄的瓣膜狭窄的血液中的Von Willebrand因子(vWF)消耗引起的,导致IIA型Von Willebrand疾病(vWD-2A)引起的。[4] [5]
狭窄的主动脉瓣
内容
1 病理生理学
2 诊断
3 管理
4 流行病学
5 历史
6 参考
病理生理学
亨特氏综合征的病理生理图
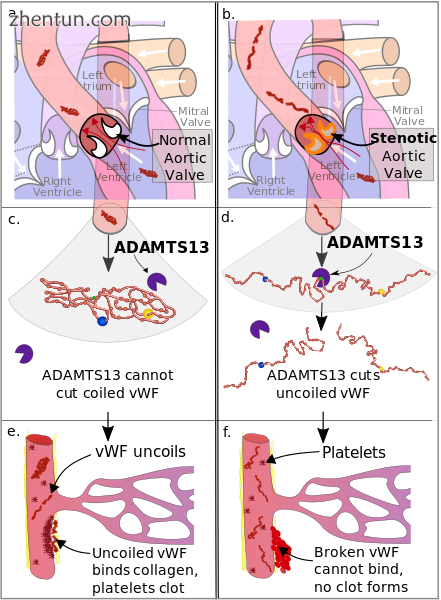
亨特氏综合征的病理生理学
a.血管性血友病因子(vWF)通过正常的主动脉瓣,并保持其螺旋状。
b. vWF通过狭窄的主动脉瓣并解开。
c.卷曲的vWF不受分解代谢酶ADAMTS13的影响。
d. ADAMTS13将未卷曲的vWF分为两部分。
e.在受损的小动脉中,vWF会解开并变得活跃。它结合胶原蛋白,血小板与vWF结合,形成凝块。
f.无效的vWF不能与胶原蛋白结合,不会形成凝块。
血管性血友病因子在血管壁中合成,并在血液中以折叠形式自由循环。当它遇到血管壁损伤时,特别是在高速血流的情况下,它会结合到受损内皮下的胶原蛋白上,并解开成其活性形式。血小板被这种激活形式的von Willebrand因子吸引,它们积聚并阻塞受损区域,防止出血(请参阅von Willebrand因子)。
在患有主动脉瓣狭窄的人中,狭窄主动脉瓣变得越来越狭窄,导致通过瓣膜的血液速度增加,以维持心输出量。狭窄的开口和较高的流速的这种组合导致血液上的剪切应力增加。这种较高的压力会导致von Willebrand因子解开,就像遇到受伤部位一样。[6] [7] [8]作为血液正常体内平衡的一部分,当冯·威勒布兰德因子将构象改变为活性状态时,它会被其天然分解代谢酶ADAMTS13降解,从而使其无法在损伤部位结合胶原蛋白。[4] [6]随着血液中von Willebrand因子数量的减少,出血率急剧增加。[9]
在高剪切应力条件下解开高分子量的von Willebrand因子对于预防常见于小动脉的胃肠道血管系统出血是至关重要的,因为在这种情况下血小板不能很好地结合受损的血管壁。[ 7]在存在肠血管增生的情况下尤其如此,动静脉畸形会导致非常高的血流量,因此,von Willebrand因子的损失会导致这些病变的出血范围更大。[9] [10]当患有主动脉瓣狭窄的人也有胃肠道出血时,它总是来自血管增生。[4] [7]
据推测,高分子量von Willebrand因子的缺陷实际上可能是肠道血管增生中动静脉畸形的原因,而不仅仅是使现有的血管增生性病变流血。老年人(其主动脉瓣狭窄率也最高)的肠道血管增生异常高,使这一假说变得复杂,因此需要进一步的研究来证实。[4] [11]
诊断
现在已知亨特氏综合征是由于继发于主动脉瓣狭窄的后天性vWD-2A缺乏所致的血管增生性病变引起的胃肠道出血,并通过确认这三者的存在来进行诊断。消化道出血可能表现为血性呕吐物,黑色,代谢血液中的柏油样或粪便中的新鲜血液。对于出现这些症状的人,应进行内窥镜检查,胃镜检查和/或结肠镜检查以确认是否存在血管增生。[12] [13]可以通过听诊特定的心音来诊断主动脉瓣狭窄,尤其是逐渐减低的杂音(即``弹出''),然后进行超声心动图以测量主动脉瓣面积(请参见主动脉瓣狭窄的诊断)。尽管亨特氏综合征可能单独存在,而没有其他主动脉瓣狭窄症状,[2]但该人也可能表现出心力衰竭,昏厥或胸痛的迹象。最后,尽管对血液中的von Willebrand因子进行传统的血液检查可能会由于异常的细微原因而导致假阴性,但仍可以使用vWD-2A的血液检查来确认亨特氏综合征。[13]诊断的金标准是凝胶电泳。在vWD-2A患者中,SDS-琼脂糖电泳板将不存在大分子量的von Willebrand因子。[2]
管理
主条目:血管发育不良
亨特氏综合征的最终治疗方法是手术置换主动脉瓣。[10] [14]最近,有人提出经导管主动脉瓣植入术(TAVI)也可用于确定性治疗。[15]仅对出血进行直接外科治疗(例如,对肠出血部分进行外科切除)[14] [16]。
症状的药物治疗也是可能的,尽管有必要是暂时的,因为需要明确的手术治疗才能使von Willebrand因子水平恢复正常。[4]在严重出血时,可以使用输血和静脉输液来维持血压。此外,已知去氨加压素(DDAVP)对患有von Willebrand病的人有效,[17] [18]包括患有瓣膜性心脏病的人。[19] [20]去氨加压素通过作用于V2受体刺激血管内皮细胞释放von Willebrand因子,从而减少了VIII因子的分解。因此,去氨加压素有时直接用于治疗轻度至中度后天性von Willebrand病,并且是减少心脏瓣膜置换手术中出血的有效预防剂。[19] [20]
流行病学
该综合征的确切患病率尚不清楚,因为主动脉瓣狭窄和血管增生都是老年人的常见疾病。对北爱尔兰380万人的回顾性图表审查发现,诊断为主动脉瓣狭窄的人(按严重程度未将其分组)的胃肠道出血发生率仅为0.9%。他们还发现,反向相关性(胃肠道出血患者的主动脉瓣狭窄发生率)为1.5%。[21]但是,在2003年,一项对50名严重到足以需要立即进行瓣膜置换术的人的研究发现,有21%的人发生了GI出血,[10]在美国进行的另一项研究是血管增生而不是GI出血,发现主动脉瓣狭窄为31%,而对照组为14%。[4] [22]这是一种主要在老年人中发现的疾病,但儿童中报告了罕见的亨特氏综合征病例。[23]
历史
美国内科医生爱德华·C·海德(Edward C. Heyde)最初在1958年写给《新英格兰医学杂志》的一封信中描述了这种综合征,报道了十名与该协会有关的患者。医学博士爱德华·海德(Edward Heyde)于1938年毕业于约翰·霍普金斯医学院,在第二次世界大战的陆军医疗队工作了三年,并于1948年加入华盛顿州温哥华的温哥华诊所,在那里从事医学工作长达31年。他于2004年10月13日去世。
在最初描述的45年中,没有找到关于主动脉瓣狭窄与胃肠道出血之间联系的合理解释。确实,该协会本身受到了许多研究人员的质疑。[5] [25]多项研究表明,主动脉瓣狭窄与胃肠道出血之间存在统计学上的显著相关性,[26] [27] [28],1987年King等人。甚至指出,有93%的人通过主动脉瓣置换成功治愈了出血症状,而通过外科手术治疗的人只有5%。[16]但是,这两种情况之间的潜在因果关系仍然难以捉摸且存在争议。
提出了几种相关的假设,其中最突出的是主动脉瓣狭窄和胃肠道出血之间没有因果关系,它们都是老年人的常见病,有时会重叠。其他假说包括由于血流量低引起的结肠粘膜缺氧和肠缺血,这两者在后来的研究中均被忽略。[4] [5] Greenstein等人提出了音符的另一个早期假设。 1986年。[28]他们认为,由于回盲动脉(向盲肠供应血液的动脉)中异常脉搏波引起的盲肠壁变薄可能会导致胃肠道出血。具体来说,他们注意到,患有主动脉瓣狭窄的人的脉搏波没有常见的折断和折断切口。但是,由于有关后天性血管性假性血友病的最新研究使该假设黯然失色,因此没有进一步的研究来研究该假设。
von Willebrand因子的耗竭在主动脉瓣狭窄中的重要作用是由Warkentin等人于1992年首次提出的[7]。他们注意到主动脉瓣狭窄(除其他心脏疾病外)与获得性von Willebrand病IIA型之间存在已知的关联,[20]可通过外科手术置换主动脉瓣来纠正。他们还指出,众所周知,von Willebrand病会导致血管增生引起的出血。基于这些事实,他们假设后天性血管性血友病是主动脉瓣狭窄胃肠道出血的真正罪魁祸首。他们还提出了一种获得性冯·威勒布兰德病的可能机制,并指出冯·威勒布兰德因子在“高剪切”血管(意味着血液在其中快速流动的小血管)中最活跃。他们使用这一事实进行假设,这可能意味着血管性血友病因子在狭窄的主动脉瓣狭窄中被激活,因此以比健康个体高得多的速率从血液循环中清除。
文森特利(Vincentelli)等人在2003年发表了一份报告,这一假设得到了强有力的支持。 表明von Willebrand因子缺陷与主动脉瓣狭窄的严重程度密切相关。[10] 他们还显示这些缺陷在主动脉瓣置换手术后数小时内得到解决,并且在大多数人中仍然得到解决,尽管在某些人中,von Willebrand因子缺陷在六个月后恢复了。 根据这一观察结果,确认了剪切应力依赖性的von Willebrand因子耗竭,并确定了负责的蛋白酶ADAMTS13。[4]
参考文献:
Ramrakha, Punit; Hill, Jonathan (2012-02-23). Oxford Handbook of Cardiology. OUP Oxford. p. 702. ISBN 9780199643219. Retrieved 9 July 2015.
Massyn MW, Khan SA (2009). "Heyde syndrome: a common diagnosis in older 病人 with severe aortic stenosis". Age and Ageing. 38 (3): 267–70, 讨论 251. doi:10.1093/ageing/afp019. ISSN 1468-2834. PMID 19276092.
Heyde, Edward C. (1958). "胃肠道出血 in Aortic Stenosis". The New England Journal of Medicine. 259 (4): 196. doi:10.1056/NEJM195807242590416. ISSN 0028-4793.
Loscalzo J (2012). "From clinical observation to mechanism--Heyde's syndrome". The New England Journal of Medicine. 367 (20): 1954–6. doi:10.1056/NEJMcibr1205363. PMID 23150964.
Pate GE, Chandavimol M, Naiman SC, Webb JG (2004). "Heyde's syndrome: a review". The Journal of Heart Valve Disease. 13 (5): 701–12. ISSN 0966-8519. PMID 15473466.
Crawley JT, de Groot R, Xiang Y, Luken BM, Lane DA (2011). "Unraveling the scissile bond: how ADAMTS13 recognizes and cleaves von Willebrand factor". Blood. 118 (12): 3212–21. doi:10.1182/blood-2011-02-306597. ISSN 1528-0020. PMC 3179391. PMID 21715306.
Warkentin TE, Moore JC, Morgan DG (1992). "Aortic stenosis and bleeding gastrointestinal angiodysplasia: is acquired von Willebrand's disease the link?". The Lancet. 340 (8810): 35–7. doi:10.1016/0140-6736(92)92434-H. ISSN 0140-6736. PMID 1351610.
Tsai HM, Sussman II, Nagel RL (1994). "Shear stress enhances the proteolysis of von Willebrand factor in normal plasma". Blood. 83 (8): 2171–9. doi:10.1182/blood.V83.8.2171.2171. ISSN 0006-4971. PMID 8161783.
Veyradier A, Balian A, Wolf M, Giraud V, Montembault S, Obert B, Dagher I, Chaput JC, Meyer D, Naveau S (2001). "Abnormal von Willebrand factor in bleeding angiodysplasias of the digestive tract". Gastroenterology. 120 (2): 346–53. doi:10.1053/gast.2001.21204. ISSN 0016-5085. PMID 11159874.
Vincentelli A, Susen S, Le Tourneau T, Six I, Fabre O, Juthier F, Bauters A, Decoene C, Goudemand J, Prat A, Jude B (2003). "Acquired von Willebrand syndrome in aortic stenosis". The New England Journal of Medicine. 349 (4): 343–9. doi:10.1056/NEJMoa022831. ISSN 0028-4793. PMID 12878741.
Franchini M, Mannucci PM (2013). "Von Willebrand disease-associated angiodysplasia: a few answers, still many questions". British Journal of Haematology. 161 (2): 177–82. doi:10.1111/bjh.12272. ISSN 1365-2141. PMID 23432086.
Goldman, Lee; Schafer, Andrew I. (2015-04-21). Goldman-Cecil Medicine: Expert Consult - Online. Elsevier Health Sciences. p. 1172.e3. ISBN 9780323322850.
Warkentin TE, Moore JC, Anand SS, Lonn EM, Morgan DG (2003). "胃肠道出血, angiodysplasia, cardiovascular disease, and acquired von Willebrand syndrome". Transfusion Medicine Reviews. 17 (4): 272–86. doi:10.1016/S0887-7963(03)00037-3. ISSN 0887-7963. PMID 14571395.
Jackson CS, Gerson LB (2014). "Management of gastrointestinal angiodysplastic lesions (GIADs): a systematic review and meta-analysis". The American Journal of Gastroenterology. 109 (4): 474–83, quiz 484. doi:10.1038/ajg.2014.19. ISSN 1572-0241. PMID 24642577.
Godino C, Lauretta L, Pavon AG, Mangieri A, Viani G, Chieffo A, Galaverna S, Latib A, Montorfano M, Cappelletti A, Maisano F, Alfieri O, Margonato A, Colombo A (2013). "Heyde's syndrome incidence and outcome in 病人 undergoing transcatheter aortic valve implantation". Journal of the American College of Cardiology. 61 (6): 687–9. doi:10.1016/j.jacc.2012.10.041. ISSN 1558-3597. PMID 23391203.
King RM, Pluth JR, Giuliani ER (1987). "The association of unexplained 胃肠道出血 with calcific aortic stenosis". The Annals of Thoracic Surgery. 44 (5): 514–6. doi:10.1016/S0003-4975(10)62112-1. ISSN 0003-4975. PMID 3499881.
Siew DA, Mangel J, Laudenbach L, Schembri S, Minuk L (2014). "Desmopressin responsiveness at a capped dose of 15 μg in type 1 von Willebrand disease and mild hemophilia A". Blood Coagulation & Fibrinolysis. 25 (8): 820–3. doi:10.1097/MBC.0000000000000158. ISSN 1473-5733. PMID 24911459.
Federici AB, Mazurier C, Berntorp E, Lee CA, Scharrer I, Goudemand J, Lethagen S, Nitu I, Ludwig G, Hilbert L, Mannucci PM (2004). "Biologic response to desmopressin in 病人 with severe type 1 and type 2 von Willebrand disease: 结果 of a multicenter European study". Blood. 103 (6): 2032–8. doi:10.1182/blood-2003-06-2072. ISSN 0006-4971. PMID 14630825.
Jin L, Ji HW (2015). "Effect of desmopressin on platelet aggregation and blood loss in 病人 undergoing valvular heart surgery". Chinese Medical Journal. 128 (5): 644–7. doi:10.4103/0366-6999.151663. ISSN 0366-6999. PMC 4834776. PMID 25698197.
Salzman EW, Weinstein MJ, Weintraub RM, Ware JA, Thurer RL, Robertson L, Donovan A, Gaffney T, Bertele V, Troll J (1986). "Treatment with desmopressin acetate to reduce blood loss after cardiac surgery. A double-blind randomized trial". The New England Journal of Medicine. 314 (22): 1402–6. doi:10.1056/NEJM198605293142202. ISSN 0028-4793. PMID 3517650.
Pate GE, Mulligan A (2004). "An epidemiological study of Heyde's syndrome: an association between aortic stenosis and 胃肠道出血". The Journal of Heart Valve Disease. 13 (5): 713–6. ISSN 0966-8519. PMID 15473467.
Batur P, Stewart WJ, Isaacson JH (2003). "Increased prevalence of aortic stenosis in 病人 with arteriovenous malformations of the gastrointestinal tract in Heyde syndrome". Archives of Internal Medicine. 163 (15): 1821–4. doi:10.1001/archinte.163.15.1821. ISSN 0003-9926. PMID 12912718.
Saha, Arpan (2018). "Recurrent Gastro-intestinal Bleeding Unfolded as Heyde's Syndrome". The Indian Journal of Pediatrics. 85 (7): 589–590. doi:10.1007/s12098-017-2587-7. PMID 29313306.
Heyde EC (1958). "胃肠道出血 in aortic stenosis". N. Engl. J. Med. 259 (4): 196. doi:10.1056/NEJM195807242590416.
Gostout CJ (1995). "Angiodysplasia and aortic valve disease: let's close the book on this association". Gastrointestinal Endoscopy. 42 (5): 491–3. doi:10.1016/S0016-5107(95)70058-7. ISSN 0016-5107. PMID 8566646.
Cody MC, O'Donovan TP, Hughes RW (1974). "Idiopathic 胃肠道出血 and aortic stenosis". The American Journal of Digestive Diseases. 19 (5): 393–8. doi:10.1007/bf01255601. ISSN 0002-9211. PMID 4545225.
Williams RC (1961). "Aortic stenosis and unexplained 胃肠道出血". Archives of Internal Medicine. 108 (6): 859–63. doi:10.1001/archinte.1961.03620120043007. ISSN 0003-9926. PMID 14040275.
Greenstein RJ, McElhinney AJ, Reuben D, Greenstein AJ (1986). "Colonic vascular ectasias and aortic stenosis: coincidence or causal relationship?". American Journal of Surgery. 151 (3): 347–51. doi:10.1016/0002-9610(86)90465-4. ISSN 0002-9610. PMID 3485386. |